Taxas de resistência de micro-organismos a remédios aumenta, impulsionada por superlotação de hospitais e uso de antibióticos na pecuária. A notícia, veiculada ontem pelo site G1 da Globo.com, alerta para o avanço das superbactérias e destaca o agravante papel da pecuária. A matéria é da BBC Brasil:
Bactérias que não respondem a antibióticos vêm aumentando a taxas alarmantes no Brasil e já são responsáveis por ao menos 23 mil mortes anuais no país, afirmam especialistas.
Capazes de criar escudos contra os medicamentos mais potentes, esses organismos infectam pacientes geralmente debilitados em camas de hospitais e se espalham rapidamente pela falta de antibióticos capazes de contê-los. Por isso, as chamadas superbactérias são consideradas a próxima grande ameaça global em saúde pública pela OMS (Organização Mundial da Saúde).
“Estamos numa situação de alerta”, diz Ana Paula Assef, pesquisadora do Instituto Oswaldo Cruz, da Fundação Oswaldo Cruz (IOC/Fiocruz), que faz a estimativa sobre mortes anuais no país com base nos dados oficiais dos Estados Unidos. No Brasil, ainda não há um compilado nacional sobre o número de vítimas por bactérias resistentes.
“Sabemos que, assim como vários países em desenvolvimento, o Brasil tem alguns dos maiores índices de resistência em determinados organismos. Há bactérias aqui que não respondem mais a nenhum antibiótico”, aponta Assef.
Perigosas
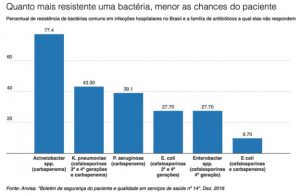
Um exemplo é a Acinetobacter spp. A bactéria pode causar infecções de urina, da corrente sanguínea e pneumonia e foi incluída na lista da OMS como uma das 12 bactérias de maior risco à saúde humana pelo seu alto poder de resistência.
De acordo com a Anvisa, 77,4% das infecções da corrente sanguínea registradas em hospitais por essa bactéria em 2015 foram causadas por uma versão resistente a antibióticos poderosos, como os carbapenems.
Essa família de antibióticos é uma das últimas opções que restam aos médicos no caso de infecções graves.
“Quando as bactérias se tornam resistentes a eles, praticamente não restam alternativas de tratamento”, explica Assef.
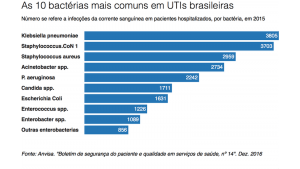
Outro exemplo é a Klebsiella pneumoniae. Naturalmente encontrada na flora intestinal humana, é considerada endêmica no Brasil e foi a principal causa de infecções sanguíneas em pacientes internados em unidades de terapia intensiva em 2015, segundo dados da Anvisa.
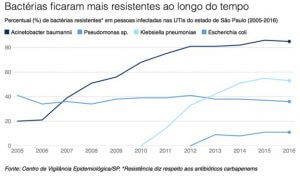
O mais preocupante é que ela tem se tornado mais forte com o passar do tempo. Nos últimos cinco anos, a sua taxa de resistência aos antibióticos carbapenêmicos (aqueles usados em pacientes já infectados por bactérias resistentes) praticamente quadruplicou no Estado de São Paulo – foi de 14% para 53%, segundo dados do Centro de Vigilância Epidemiológica paulista.
“Os dados do Estado de São Paulo são um retrato do Brasil. É um problema crescente e muito grave, principalmente pela rápida disseminação dessas bactérias resistentes”, diz Jorge Luiz Mello Sampaio, professor de microbiologia clínica da USP e consultor da Câmara Técnica de Resistência Microbiana em Serviços de Saúde da Anvisa.
Resistência
A capacidade de bactérias de passar por mutações para vencer medicamentos desenvolvidos para matá-las é chamada de resistência antimicrobiana – ou resistência a antibióticos.
Essa extraordinária habilidade é algo natural: os remédios, ao atacar essas bactérias, exercem uma “pressão seletiva” sobre elas, que lutam para sobreviver. Aquelas que não são extintas nessa batalha são chamadas de resistentes. Elas, então, se multiplicam aos milhares, passando o gene da resistência a sua prole.
Esse processo natural pode ser acelerado por alguns fatores, como o uso excessivo de antibióticos. Um agravante é o emprego desses medicamentos também na agricultura, na pecuária e em outras atividades de produção de proteína animal.
Muitos fazendeiros injetam regularmente medicamentos em animais saudáveis como um aditivo de performance. Isso acelera a seleção de bactérias no ambiente e em animais, que podem vir a contaminar humanos.
De acordo com especialistas, o número crescente de infecções – que poderiam ser barradas por mais higiene e saneamento básico – também é um problema, porque demanda maior uso de antibióticos, o que, por sua vez, seleciona mais bactérias resistentes, perpetuando um círculo vicioso.
Um estudo encomendado pelo governo britânico no ano passado estima que tais organismos irão causar mais de 10 milhões de mortes por ano após 2050. Atualmente, 700 mil pessoas morrem todos os anos vítimas de bactérias resistentes no mundo.
Os efeitos na economia também podem ser devastadores. Países como o Brasil estariam sob o risco de perder até 4,4% de seu PIB em 2050, segundo estimativas do Banco Mundial.
Pecuária
Características específicas, como hospitais superlotados e alta atividade agropecuária com uso de antibióticos, fazem do Brasil um grande facilitador a bactérias resistentes.
O país é hoje o terceiro no mundo a mais utilizar antibióticos na produção de proteína animal, atrás apenas da China e dos Estados Unidos – e deve continuar nessa posição até pelo menos 2030, aponta um estudo coordenado por Thomas P. Van Boeckel, da Universidade de Princeton (EUA).
Consultado, o Ministério da Agricultura, Pecuária e Abastecimento diz que atua para diminuir o uso desses produtos em animais. A pasta afirma que já é proibido utilizar antibióticos como as penicilinas e as cefalosporinas para melhorar o desempenho dos animais.
No ano passado, a colistina, um antibiótico considerado a última opção de tratamento a bactérias resistentes também teve seu uso proibido em animais saudáveis.
“O Brasil está comprometido com o tema”, diz Suzana Bresslau, auditora fiscal federal agropecuária da Coordenação de Programas Especiais do ministério. “O país reconhece que se trata de uma ameaça global à saúde pública e apoia os esforços para minimizar os riscos associados à resistência antimicrobiana.”
Na área hospitalar, a Anvisa monitora as infecções da corrente sanguínea em UTIs, associadas ao uso de instrumentos para aplicação de remédios, como o cateter. Somente em 2015, foram mais de 25 mil infecções desse tipo – a maioria causada por bactérias com altos índices de resistência.
“Estamos com problemas graves de Estados falidos, com recursos menores para a saúde, hospitais com poucos funcionários, aquém do necessário para cuidar dos pacientes. Às vezes, nessa situação, protocolos básicos, como desinfecção das mãos, acabam passando”, diz Sampaio.
“Quanto maior a sobrecarga de trabalho, maior é a taxa de infecção hospitalar. Nesse cenário, há maior risco de selecionar bactérias multirresistentes.”
Combate
Desde dezembro, o Ministério da Saúde vem elaborando, com diferentes ministérios e a Anvisa, um plano nacional de combate a bactérias resistentes, a pedido da OMS. Alguns dos objetivos do material são fortalecer o conhecimento científico sobre o tema e expandir a rede de saneamento básico no país para ajudar a prevenir infecções.
O governo diz que também pretende educar melhor profissionais e pacientes sobre a urgência do tema.
De acordo com o Ministério da Saúde, o plano estratégico está pronto, mas ainda é necessário definir como será a implementação e o monitoramento das ações.
A proposta brasileira está prevista para ser colocada em ação a partir de 2018, com expectativa de conclusão até 2022. Comparado com outras economias em desenvolvimento, o país está atrasado: a África do Sul começou a colocar seu plano em prática ainda em 2014, enquanto a China implementa o seu desde 2016. Já a Índia começou nesse ano.
O país é também um dos únicos Brics (sigla para Brasil, Rússia, Índia, China e África do Sul) que ainda não disponibilizou o documento publicamente no site da OMS, juntamente com a Rússia.
Consultada, a OMS disse que os países não são obrigados a compartilharem seus planos, mas que ela encoraja a prática “como uma forma de transparência e de boas práticas”.
Mas enquanto o governo trabalha numa estratégia, bactérias aprimoram sua capacidade de sobreviver aos remédios mais poderosos.
Em outubro, a Anvisa emitiu um alerta sobre a detecção no Brasil de cepas da E. coli, resistentes a uma família de antibióticos chamada polimixinas. que se tornaram a última escolha de médicos frente a bactérias resistentes.
O mais preocupante é que essas cepas da E.coli têm a capacidade de trocar material genético com outras espécies de bactérias e transferir o gene da resistência às polimixinas a outros organismos – não apenas a sua prole.
O novo mecanismo de resistência exemplifica o quanto o assunto é urgente, diz Sampaio, da USP, para quem “a cada dia há uma surpresa” no universo desses organismos.
“Elas se multiplicam a cada 20 minutos. É uma competição difícil. Nós levamos anos para colocar um antibiótico no mercado, elas podem levar 20 minutos para mutarem e vencerem o remédio.”
O vídeo a seguir é um documentário produzido no Reino Unido que mostra o problema da criação de porcos com a resistência bacteriana.
Posts relacionados:
Líderes de saúde devem se concentrar nas ameaças da pecuária, diz o New York Times.